Was kann ich mir unter Palliativmedizin vorstellen?
Mit Palliativmedizin wird umgangssprachlich die Palliativversorgung bezeichnet. Diese Bezeichnung stammt aus dem Englischen “palliative care”. Gemeint ist damit das Gleiche: die Versorgung eines Patienten mit einer weit fortgeschrittenen unheilbaren Krankheit. Dabei steht die Verbesserung der Lebensqualität im Vordergrund.
Oftmals erschrecken viele Menschen beim Begriff “Palliativ”. Wenn eine Heilung nicht mehr möglich ist und nichts anderes bleibt, als auf den Tod zu warten. Insbesondere die Behandlung von Krebs wird damit in Verbindung gebracht und zwar dann, wenn keine Therapie mehr wirkt.
Dabei begleitet die Palliativversorgung die Patienten in Ihrer letzten Lebensphase. Erhalt und Wiederherstellung von Lebensqualität sind das oberste Ziel.
Was die Palliativmedizin beinhaltet, um dieses Ziel zu erreichen, erfahren Sie in diesem Artikel.
Die drei Säulen der Palliativversorgung
Die WHO (World Health Organization definiert die Palliativversorgung wie folgt [3, 4]:
“Palliativversorgung ist ein Ansatz, der die Lebensqualität von Patienten und deren Familien verbessert, die mit den Problemen im Zusammenhang einer lebensbedrohenden Erkrankung konfrontiert sind, dies mittels Prävention und Linderung von Leiden durch frühzeitiges Erkennen und umfassende Erfassung sowie durch die Behandlung von Schmerz und anderen Problemen auf körperlichen, psychosozialen und spirituellen Ebenen.”
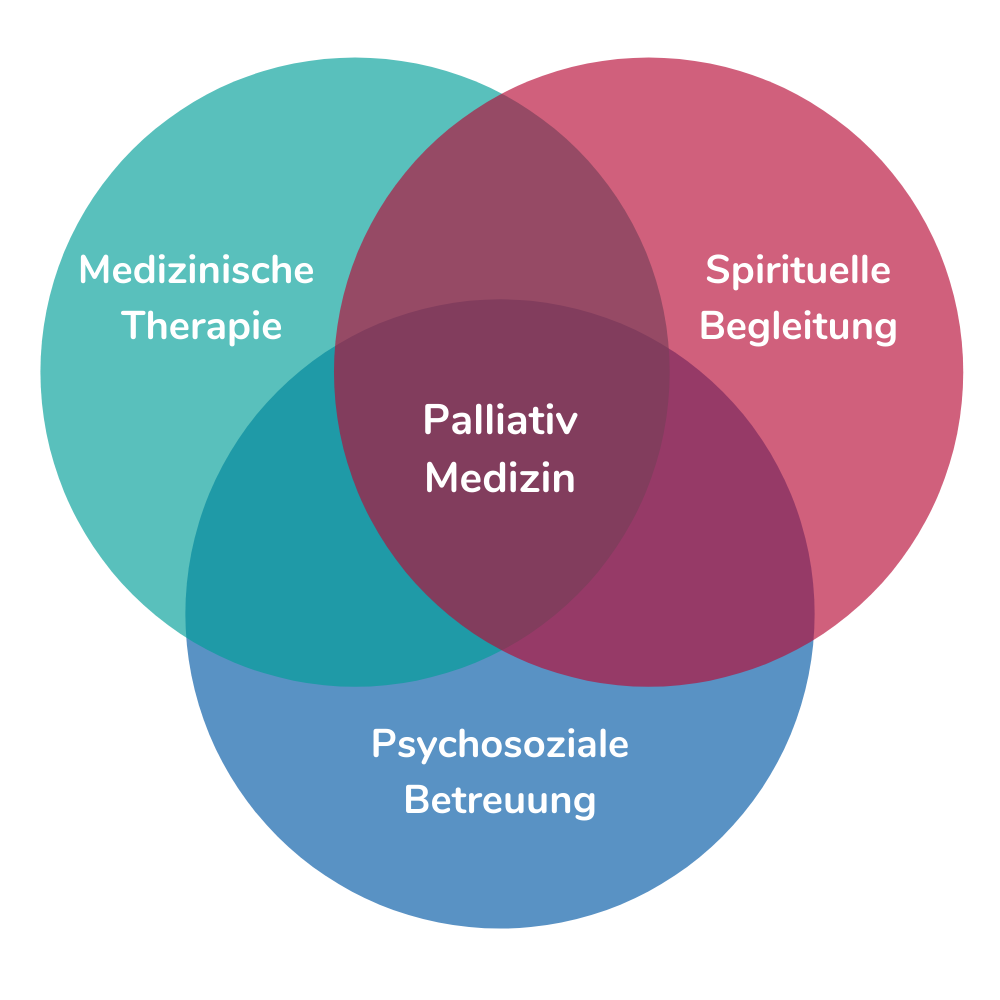
Medizinische Therapie
Der Bereich, an welchen wohl die meisten Menschen bei dem Begriff Palliativmedizin denken ist die medizinische Therapie. Die beinhaltet die folgenden Bereiche
- Schmerztherapie Die Schmerztherapie ist die Linderung von Schmerzen. Diese findet durch Gabe von Medikamenten, operative Therapien oder Schmerzpsychotherapie statt. Die Bandbreite der medikamentösen Schmerztherapie reicht dabei von schwachen Medikamenten bis hin zu starken Opioiden. Entscheidend dabei ist eine optimale Schmerzlinderung. Mit Hilfe der Schmerzpsychotherapie wird durch Bewältigungsstrategien versucht, eine realistische Wahrnehmung des Schmerzes zu schaffen [1, 6].
- Behandlung von Atemnot und Angst Atemnot (fachsprachlich Dyspnoe) wir von vielen Betroffenen oft als schlimmer wahrgenommen als mögliche Schmerzen. Durch Atemnot entsteht Angst, wodurch die Atemnot verstärkt wird. Die Palliativversorgung versucht sowohl die Atemnot, als auch die Angst durch Gabe der entsprechenden Medikamente zu lindern [1, 6, 7].
- Neuropsychatrische Symptome Bei einer palliativen Behandlung zeigen sich zunehmend neuropsychatrische Symptome. Diese können je nach Erkrankung zum Beispiel Depressionen, Verwirrtheit oder Unruhe sein. Diese Symptome entstehen unter Anderem durch Metastasen im Gehirn oder Nebenwirkung von verschiedenen Medikamenten [6]. Aufgabe der palliativen Behandlung ist es, diese Symptome zu erkennen und entsprechend zu behandeln.
- Palliative Sedierung Ähnlich einer Narkose, werden bei der palliativen Sedierung Funktionen des zentralen Nervensystems (Gehirn und Rückenmark) durch Gabe von Beruhigungsmitteln gedämpft. Vorrangiges Ziel ist es, das Leiden des Patienten zu mindern. Sie kommt dann zum Einsatz, wenn Schmerzen durch herkömmliche Medikamente nicht ausreichend gelindert werden können [6].
Psychosoziale Betreuung ******
Schwere Erkrankungen stellen ebenfalls ein psychisches und soziales Problem für den Patienten und dessen Angehörige dar. Daher sind auch folgende Bereiche in der Palliativversorgung miteinbegriffen:
- psychologische Betreuung von Patient und Angehörigen Besonders in der Tumortherapie entstand mit der Psycho-Onkologie ein ganzer Bereich, der sich der psychologischen Betreuung von Palliativpatienten widmet. Diese Angebote können Betroffene und Angehörige in der schwierigen Lebenslage unterstützen [1]. Gemeint sind unter anderem Therapie Angebote für Patienten, Angehörige und auch Kinder.
- Palliative Sozialarbeit Palliative Sozialarbeit hat die Unterstützung des Patienten in seinem sozialen Umfeld als Ziel. Dieser soll dabei sein Leben möglichst selbstständig gestalten können. Die palliative Pflege eines Angehörigen stellt ebenfalls für dessen Familie eine Belastung dar. Aus diesem Grund müssen auch Angehörige Betreuung und Unterstützung erhalten. Zudem ist nachgewiesen, dass sich mit dem Wohlbefinden der Angehörigen auch das Wohlergehen des Patienten bessert [1].
- Trauerbegleitung Mit der palliativen Betreuung beginnt auch die Trauerbegleitung. Dies liegt daran, dass ein Teil der Trauerarbeit bereits vor dem Tod des Patienten stattfindet. Eine wichtige Erkenntnis ist, dass Trauer kein linearer Prozess ist. Es wird mal besser, mal schlechter, unabhängig vom Fortschreiten der Zeit. zudem gibt es auch individuelle Unterschiede. Ebenso ist Trauer auch ein vollkommen natürlicher Prozess. Sie sollte auf keinesfalls totgeschwiegen oder tabuisiert werden [1,6]. Laut J. William Worden müssen Trauernde folgende Aufgaben bewältigen [1,6]:
- den Verlust als Realität akzeptieren
- den Trauerschmerz erfahren und durchleben
- die Anpassung an eine Umwelt, in der der Verstorbene fehlt
- dem Verstorbenen emotional einen neuen Platz geben, lernen, die Erinnerung mitzunehmen und weiterleben
Spirituelle Begleitung
Besonders vor dem Tod denken Schwerstkranke häufig über existenzielle Fragen, wie den Sinn des Lebens, Spiritualität und Wertvorstellungen nach. Aus diesem Grund hat sich der Bereich der spirituellen Begleitung (‘Spiritual Care’) fest in der Palliativversorgung verankert.
- Durch das Behandlungsteam Spirituelle Begleitung findet durch ärztliches, pflgerisches und ehrenamtliches Personal statt [1, 5]. Dasein, Zuhören, den Patienten in den Mittelpunkt stellen und Nachfragen gehört dazu.
- Durch Seelsorger Seelsorger sind von der christlichen Gemeinde beauftragte professionell ausgebildete Helfer. Zu ihren Aufgaben zählen weniger religiöse Rituale, sondern mehr das Gespräch mit den Patienten, aber auch dessen Angehörigen und auch dem Behandlungsteam. Aufgabe des Seelsorgers ist es vorrangig da zu sein und Beistand zu leisten. Er kann helfen, das Leben wertzuschätzen oder über Abschiede nachzudenken [1, 5].
Weiterführende Artikel
Palliativstation eines Krankenhauses, Kommunikation, Psychische Erkrankungen, SAPV (Spezialisierte Ambulante Palliativ Versorgung)
Literatur
- Borasio, Gian Domenico. Über das Sterben. Was wir wissen, was wir tun können, wie wir uns darauf einstellen. Deutscher Taschenbuch Verlag. 8. Auflage 2019.
- Grote-Westrick, Marion; Volbracht, Eckhard. Palliativversorgung. Leistungsangebot entspricht (noch) nicht dem Bedarf –Ausbau erfordert klare ordnungspolitische Strategie. In: Spotlight Gesundheit – Daten, Analysen, Perspektiven. 2015.
- World Health Organisation (WHO). Definition of Palliative Care. 2002.
- Radbruch, Lukas; Nauck, Friedemann; Sabatowsk, Rainer. *Was ist Palliativmedizin?* Wegweiser Hospiz und Palliativmedizin Deutschland 2005, Hospiz Verlag 2005.
- Labitzke, Karoline; Kuhn-Flammensfeld, Norbert. S*piritual Care und Seelsorge in der Hospiz- und Palliativversorgung.* Konzept der Sektion Seelsorge der Deutschen Gesellschaft für Palliativmedizin.
- Thöns, Matthias; Sitte, Thomas. Repetitorium Palliativmedizin. Springer Medizin. 2013.
- Leitlinien der DGP Sektion Pflege. Atemnot in der letzten Lebensphase. 2014.